出生缺陷是严重影响我国人口和社会可持续发展的重大公共卫生和社会问题,无论是对家庭还是社会都会带来沉重的负担 [1]。由于产前诊断的方法如取绒毛、羊水和脐血等是侵入性操作,费用昂贵,不能作为一种常规的检测手段。而产前筛查是通过简便、经济、快速和无创伤的检查方法,从孕妇群体中发现某些有先天缺陷和遗传性疾病胎儿的高风险孕妇,以便进一步明确诊断降低出生缺陷。目前国内产前筛查的疾病主要是唐氏综合征(DS)、18- 三体综合征(ES)和开放性神经管缺陷(NTD)[2]。主要是因为这几种疾病发病率相对较高,危害较重,目前临床尚无有效的治疗方法,惟一可行的措施是进行产前筛查,早发现,早诊断,及时终止妊娠。本文就我院5468例产前筛查结果进行回顾性分析,为降低出生缺陷制定干预措施提供科学依据,现报告如下。
1 资料与方法
1.1 研究对象:2011 年1 月至2013 年12 月在我院产科门诊就诊孕15 ~ 20+6 周以知情自愿为前提接受产前筛查的5468 例单胎孕妇为研究对象,年龄20 ~ 41 岁,其中<35岁5312 例,≥ 35 岁156 例。月经规律者,孕周由末次月经计算;对月经周期不规律或末次月经不确切者以B 超双顶径确定孕周。申请单详细记录筛查孕妇的出生日期、体重、月经是否规则、是否抽烟、糖尿病及妊娠史、联系方式等。
1.2 仪器与试剂:泰莱- Ⅱ型时间分辨荧光免疫分析仪及配套试剂、评估软件均由广州丰华生物工程有限公司提供。
1.3 方法:孕妇空腹抽取静脉血3ml,分离血清后保存于-20℃。采用时间分辨免疫荧光分析法测定血清AFP、Free-βhCG 和uE3 的含量,检测程序严格按说明书要求操作,每批试验均用配套质控品做低、中、高值质控,同时参加全国室间质评。结合孕妇年龄、体重、孕周等因素应用配套评估软件计算风险率。
1.4 判断标准:DS 高风险的的切割值为1 :270,ES 高风险的切割值1 :350,当AFP MoM ≥ 2.5 时判断为NTD 高风险,所有大于切割值的均为高风险。对判断为DS 高风险和ES 高风险的孕妇,建议做羊膜腔穿刺抽取羊水,通过羊水细胞培养,进行细胞遗传学检查,以排除胎儿染色体疾病;对NTD 高风险的孕妇,利用高分辨率的彩色B 超,通过超声影像学检查,以排除胎儿结构异常。
1.5 随访:专职医生负责追踪随访,包括产前诊断情况、妊娠结局等。
2 结果
2.1 筛查结果:5468 例进行产前筛查的孕妇中共检出高风险孕妇418 例,阳性率为7.64%,其中DS、ES 和NTD 各检出378 例、16 例和24 例,筛查高风险阳性率分别为6.91%、0.29% 和0.44%。
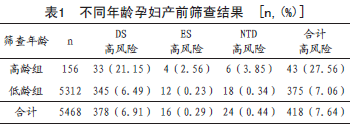
2.2 不同年龄孕妇产前筛查结果:35 岁以上高龄组孕妇156 例,检出高风险43 例,阳性率27.56% ;35 岁以下低龄组孕妇5312 例,筛查出检出高风险375 例,阳性率7.06%。
两组之间阳性检出率差异具有统计学意义(χ2=90.25,P<0.05)。见表1。
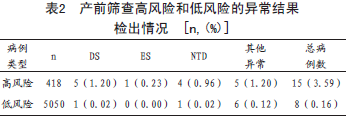
2.3 确诊病例:418 例高风险妇中,有388 例遗传咨询后作了进一步的产前诊断,确诊DS 5 例,ES 1 例,其他染色体异常1 例(核型为45,X),NTD 4 例,其他出生缺陷4例;5050 例低风险孕妇中,1 例孕妇于孕29w 经彩超诊断为NTD,随访中发现出生1 例DS 儿,其他出生缺陷6 例。DS、ES 和NTD 的检出率分别为83.33%(5/6)、100%(1/1)和80%(4/5)。产前筛查高风险和低风险检出异常结果差异具有统计学意义(χ2=110.69,P<0.01),见表2。
3 讨论
在我国每年出生的约2 千万新生儿中,出生缺陷儿约占4% ~ 6% 左右,达80 ~ 120 万。出生缺陷不仅是围产儿和婴幼儿死亡的主要原因,也是导致儿童残疾和智力低下的重要因素。通过技术手段来早期发现胎儿染色体病和畸形等成为一种需要。随着医学的发展,产前筛查因可减少产前诊断的盲目性而成为胎儿出生缺陷干预有效手段[1]。妊娠中期通过AFP、 Free-βhCG 和uE3 三联法筛查DS、ES 和NTD 自1988 年由Wald[3] 首先提出后至今已在我国得到广泛应用。三联筛查法DS 表现为uE3 及AFP 降低而Free-βhCG 升高,ES 则为三项都降低,NTD 则为AFP 增高超过2.5MOM[4]。
在正常孕妇血清中,AFP 是一种糖蛋白,主要来源于胎儿肝脏和卵黄囊,胎儿AFP 进入羊水和孕妇血中,并随孕周增加而增加,至34w 才逐渐下降。NTD 由于胎儿脑脊液与血浆渗入到羊水中,导致孕妇血清中的AFP 浓度明显升高。而DS 胎儿由于肝脏发育不全,AFP 合成不足,母血清中的浓度则相应降低。
hCG 是一种由胎盘滋养层细胞分泌的糖蛋白二聚体,由α 和β 亚基两部分组成。β 亚基是具有特异性的氨基酸序列,有不同于其他激素的免疫学特性,故检测B 亚基可以避免交叉反应,更能反映胎盘功能和胎儿状况。在怀孕时,母血清Free-βhCG 的水平一般为总hCG 水平的1%,在妊娠早期Free-βhCG 浓度升高很快,孕8w 时达最高峰后逐渐下降,至18w 时维持在一定水平。DS 胎儿胎盘成熟度较晚,妊娠进入中期,但胎盘仍停滞在胚胎发育初期,所以Free-βhCG 的浓度通常较高。
uE3 是由胎儿肾上腺皮质和肝脏提供的前身物质,最后由胎盘合成的一种重要雌激素,它以游离形式直接由胎盘分泌进入母体循环。于孕7 ~ 9w 开始,在中孕期母体血清中水平随孕周增加而上升。DS 和ES 的uE3 表现为不同程度的降低,可能与胎儿发育迟缓有关。
本文采用三联法从5468 例孕妇中共检出高风险孕妇418例,阳性率为7.64%,其中DS、ES 和NTD 各检出378 例、16 例和24 例,筛查高风险阳性率分别为6.91%、0.29% 和0.44%。418 例高风险孕妇中,有388 例经遗传咨询后作了进一步的产前诊断,确诊DS 5 例,ES 1 例,NTD4 例。DS、ES 和NTD 的检出率分别为83.33%、100%和80%。本文DS、ES 和NTD 的检出率高于文献报道的60% ~ 80% 检出率[1,5],提示是否还需要加大样本统计量,另一方面是否与部分病例失去随访有关,今后的工作中这两方面要引起我们的关注和重视。本资料表2 显示,筛查结果为高风险的孕妇检出DS 和其他异常胎儿的发生率明显高于低风险孕妇(P<0.01),两者差异有统计学意义,与王兰芳等[6] 报道一致,说明通过产前筛查不但能提示胎儿染色体异常,也能提示NTD 和胎儿其他的异常,达到筛查的目的,减少产前诊断的压力,具有很实用的临床价值。
随着孕妇年龄的增加,妊娠过程中胎儿罹患染色体异常等出生缺陷的概率也随之增加。表1 可以看出大于35 岁高龄组高风险阳性率均明显高于小于35 岁低龄组高风险阳性率。国外研究表明单纯应用年龄大于35 岁作为筛查DS的指标并不理想,仅能发现大约30% 的DS 患儿,70% 的DS 患儿发生在年龄小于35 岁的孕妇中。从检测结果统计可见,在6 例DS 患儿中,母亲大于35 岁2 例,母亲小于35 岁4 例,母亲小于35 岁所孕DS 儿占总体的66.7%。因此筛查对象不可仅仅只对年龄大的孕妇进行[7],而应该无选择性的针对普遍群体进行筛查。
在随访的筛查低风险孕妇中,有1 例孕妇于孕29w 时经彩超诊断为NTD,出生1 例DS 儿,其他出生缺陷6 例,说明产前筛查只是一种筛查技术,并不是确诊试验,具有一定风险性和局限性,需要与临床沟通并做好告知义务。如何有效地提高筛查检出率,不断完善产前筛查诊断效能,有待以后的进一步研究[8]。综上所述,中孕期母血清学产前筛查是一种简便、经济、无创性的有效检测手段,结合产前诊断,对减少出生缺陷,提高出生人口素质具有重要作用。
参 考 文 献
[1] 刘丽华,卢小青,刘聪慧,等. 5823 例孕妇孕中期唐氏综合征产前筛查结果分析[J]. 中国妇幼保健,2014,29(7):1069-1070.
[2] 何婷,华刚. 富阳地区2008 年~ 2012 年孕中期产前筛查结果分析[J]. 中国优生与遗传杂志,2013,21(12):102-103.
[3] Canick JA,Knight GJ,Palomaki GE,et a1.Low second trimester
maternal serumunconjugated oestriol in pregnancies with Down
syndrome[J].Obstet Gynaecol,1988,95(4):330.
[4] 刘艳玲,殷波涛,熊艳. 湖北地区2374 例孕中期母血清标志物产前筛查的结果分析[J]. 中国医学检验杂志,2006,7(4):239-241.
[5] 许遵鹏,廖灿,李蓓,等. 广州地区妊娠中期血清学三联指标产前筛查胎儿染色体异常的结果分析[J]. 中华围产医学杂志,2014,17(1):36-38.
[6] 王兰芳,章雪微,蒋慧芬. 临海地区19 770 例孕中期产妇产前筛查结果的回顾性分析[J]. 中国优生与遗传杂志,2013,21(11):63-64.
[7] 孙尚军,甘信辉. 21 500 例产前筛查及产前诊断结果分析[J]. 中国优生与遗传杂志,2013,21(9):33-34.
[8] 姚克文,刘恩波,袁宏涛,等. 孕中期母血清学产前筛查16569 例结果分析[J]. 中国妇幼保健,2014,29(4):563-564.











 2020
2020