关键词:残角子宫;妊娠;子宫破裂
残角子宫临床并不少见,但其合并妊娠却罕见,上海市嘉定区妇幼保健院最近收治了1例二次剖宫产术后孕妇再次妊娠,发生了子宫破裂,术中确诊为残角子宫妊娠,且为二次子宫破裂,现报道如下。
1 病历摘要
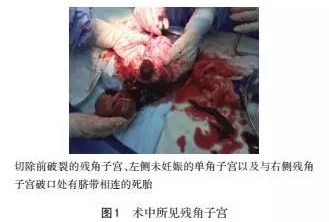
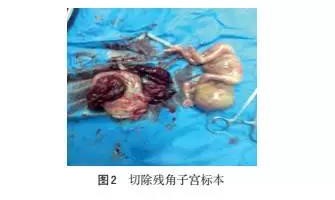
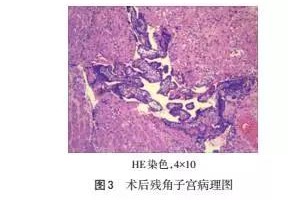
患者23岁,2011年因“胎膜早破”在外地医院行剖宫产术,2012年因“瘢痕子宫”再次在同一医院行剖宫产术,手术均顺利,术后医生均未告知子宫异常。患者平时月经不规则,周期30~180 d,经期7 d,末次月经:2015-02-15,经期经量同以往,停经1个月余自测尿绒毛膜促性腺激素(+),停经4个月始自觉胎动,孕期无产检。2015-07-20、2015-07-23出现2次下腹痛加剧,均未看急诊,后下腹痛减轻,未再就诊。2015-07-28 凌晨5:20左右始下腹痛再次加剧,不能缓解,伴恶心、呕吐,上午8:40左右来笔者所在医院门诊就诊。查体:心率118次/min,血压115/62 mmHg(1 mmHg=0.133 kPa),腹壁肌紧张,下腹压痛、反跳痛阳性,产科检查:子宫轮廓不清,未听及胎心,急诊拟“子宫破裂可能、死胎”收入院。急诊查超声:宫腔内回声偏乱,未见胎儿,宫体右上方见一胎儿,未见胎心胎动,胎儿双顶径43 mm,提示:死胎,胎儿位于腹腔内。在积极抗休克同时行剖腹探查术,术中见胎儿位于腹腔,左侧为正常子宫,子宫下段完整,在正常子宫右侧壁相连有一小子宫,虽为妊娠胎儿生长的子宫,但仍较左侧子宫明显小,大小为10 cm×8 cm×8 cm,右侧有一8 cm长全层破裂口,破口呈弧形,自宫底部向下延至与左侧子宫交界处,破口处有活动性出血;小子宫左侧有一破口直径约3 cm,植入性胎盘填充,无出血,双侧输卵管卵巢正常,见图1。术者用手经右侧小子宫的下段破口探查,发现右侧小子宫与左侧子宫腔不相通,仅有直径约2 cm左右的环形组织相连,见图2,且小子宫腔与子宫颈管亦不相通,故确诊为残角子宫妊娠,告知家属病情并征得家属同意后,行右侧残角子宫切除术。同时行右侧输卵管切除术,并将右侧圆韧带对称缝合固定于左侧子宫右侧壁,取出盆腹腔出血及凝血块称重为2500 mL。术中术后共输红细胞悬液8 U,冰冻血浆600 mL,纤维蛋白原2 g,凝血酶原复合物400 U,术后予以抗感染、纠正贫血治疗,术后7 d治愈出院。术后病理:残角子宫妊娠破裂、胎盘植入。见图3。
2 讨论
残角子宫系胚胎期苗勒管会合过程中出现异常而导致的一侧苗勒管发育不全的结果,为子宫先天发育畸形,表现为除正常子宫外,尚可见一较小子宫,宫腔内有时可见内膜线,残角子宫与另一侧发育较好子宫的宫腔多不相通[1],发生率约为1/250[2]。残角子宫的肌层较薄,不能承受胎儿的生长发育,且子宫内膜也因发育较差,不能形成对绒毛侵蚀有良好天然屏障作用的蜕膜组织,因此,残角子宫妊娠多在妊娠4~6个月破裂[2],少数于妊娠晚期破裂,极少数于分娩时因胎先露高浮且阴道检查无法触及胎先露方被发现,其发生率占妊娠妇女的1/14万~1/7.6万 [3],残角子宫妊娠患者常于妊娠中期出现非典型下腹痛[4],当发展至残角子宫妊娠破裂时常出现剧烈的下腹痛,很快发展至失血性休克。残角子宫妊娠在早期妊娠时超声较易诊断,当出现下列情况时应考虑为残角子宫妊娠可能:(1)假的非对称性的双角子宫。(2)无超声可见的连续性的组织围绕妊娠囊和子宫颈。(3)出现子宫肌层组织围绕着妊娠囊。另外超声检查见典型的胎盘血管过度增生并出现胎盘植入声像图时亦支持残角子宫妊娠的诊断,当出现这些残角子宫妊娠可能的超声声像图时,行磁共振(MRI)检查能进一步确定诊断[2]。残角子宫妊娠一旦确诊,应及时行剖腹探查术,孕早、中期可行残角子宫切除术;孕晚期如胎儿存活则行剖宫产术,如胎儿死亡则行剖宫取胎术并切除残角子宫。残角子宫破裂者应在积极抗休克同时手术切除残角子宫,术中应注意检查残角子宫与正常侧子宫是否相通,同时注意对侧单角子宫内有无妊娠,对无生育要求者,可同时切除该侧输卵管,术中将残角子宫的圆韧带对称缝合固定,以防术后发生子宫变位[5]。本例患者从术后切除残角子宫标本可知该患者为二次子宫破裂,第1次子宫破口为胎盘植入穿透,表面有胎盘及陈旧性凝血块覆盖,已无出血,第2次子宫破口因子宫张力大破裂,胎儿已自此破口穿出,有活动性出血。通过本例患者临床资料及相关文献的学习,启示我们在工作中需做到:(1)对广大孕妇做好孕期保健的宣传工作,让其正规产检,当出现下腹痛等异常时及时就诊[6]。(2)超声医师应当仔细检查每个孕妇的子宫形态,尤其在孕早期,因为残角子宫妊娠在早期妊娠时超声较易诊断,若超声提示可疑残角子宫或残角子宫妊娠时,应及时行MRI检查确定诊断。(3)行妇科手术或剖宫产手术时应仔细探查子宫、双附件,若术中不能确诊的可疑病例,建议术后检查MRI确定诊断。(4)当可疑残角子宫破裂患者就诊时,应即刻监测患者生命体征、血氧饱和度、血常规、凝血功能、尿量,行急诊床边盆腔超声检查,可根据休克指数(脉率/收缩压)、超声结果、血红蛋白值等快速评估患者失血量[7],在积极抗休克同时及时行剖腹探查术。
参考文献 略











 2020
2020