正常妊娠的生理变化影响着身体的每个器官系统,但妊娠期间胃肠系统的生理变化常会出现一些看似有问题的症状。胃肠道系统的病理性改变在育龄女性中也并不少见,这些症状常常与正常妊娠的改变相重叠,可能增加诊断难度,而妊娠期的检查有一些特定的限制,因此,区分妊娠期间这些症状是病理性还是生理性的,就显得至关重要。本文重点介绍妊娠期胃肠系统的改变、可能出现的症状、辅助检查、处理方法和多学科管理的指征。

作者:徐静
单位:江苏省镇江市妇幼保健院产科
一、妊娠期胃肠系统生理变化
妊娠期间,由于孕酮升高导致全身平滑肌松弛,如胃肠道的运动减慢、食管括约肌压力降低、胃蠕动减慢和胃排空延迟,这些变化常导致胃食管反流症状增加,在妊娠早期出现恶心、呕吐及便秘。
1、妊娠剧吐
在妊娠早期,孕妇恶心和呕吐很常见。妊娠剧吐发生在超过4%的妊娠中,是一种严重且持续的呕吐,可导致孕妇体重减轻(较孕前体重下降5%或以上)、脱水和电解质紊乱。其中半数病例与肝功能异常有关,包括转氨酶中度升高和胆红素轻度升高。由于HCG和TSH的结构相似,妊娠剧吐孕妇的甲状腺功能检查结果常与甲亢患者的结果相似,如果没有甲状腺疾病的其他症状,一般不治疗但需复查。
妊娠剧吐通常在孕20周后消退,少数孕妇会持续超过孕20周。症状严重者需住院治疗,皮质类固醇仅适用于其他治疗方案无济于事的严重耐药病例。
妊娠剧吐严重但罕见的并发症包括因迅速纠正低钠血症而导致的脑桥中央髓鞘溶解,因严重硫胺素缺乏而导致的韦尼克脑病,以及因长期持续呕吐导致的食管Mallory Weiss撕裂。
妊娠剧吐常见于葡萄胎和多胎妊娠孕妇,孕早期超声可鉴别。尽管在治疗方面取得了进展,但每年仍有少数女性因症状顽固而需终止妊娠。
2、便秘
便秘在妊娠期很常见,多是孕激素水平增高导致结肠平滑肌的运动能力降低、妊娠早期液体摄入不足、补充铁,以及妊娠晚期子宫对直肠乙状结肠的压力所致。便秘可导致或加剧痔疮和肛裂。
多数情况下,通过饮食调整、增加纤维素的摄入和定期运动可改善便秘症状。如果保守方法不能改善症状,可能需要使用泻药,首选容积形成型(小麦纤维素)和渗透性泻药(乳果糖)。应谨慎使用刺激性泻药,尤其在妊娠晚期,因为可能会诱发子宫收缩。
二、妊娠期的胃肠道疾病
1、乳糜泻
乳糜泻是一种慢性炎症性肠道疾病,由饮食中接触麸质引起。通常在妊娠前诊断,通过检测抗体和十二指肠活检确诊。乳糜泻与骨质疏松、生育能力降低、自身免疫性疾病及恶性疾病(尤其是淋巴瘤)相关。
遵循严格的无麸质饮食通常可缓解乳糜泻症状。妊娠期间持续无麸质饮食很重要,如果因吸收不良导致孕妇贫血、营养缺乏等,可通过补充钙和维生素D来优化骨骼健康,并补充铁和叶酸。孕妇一旦发现贫血,尤其是铁和叶酸同时缺乏,应怀疑乳糜泻。
2、肠易激综合征
妊娠期的肠道变化可加重肠易激综合征,尤其是便秘。它会导致反复腹痛(尤其是左髂窝)和腹胀的症状。孕期治疗的主要方法包括安全而充足的液体口服、高纤维素饮食、使用治疗便秘的容积形成型泻药。在最佳治疗方案下,如果孕妇仍出现腹泻,可考虑使用洛哌丁胺。解痉药广泛用于治疗非妊娠个体的肠易激综合征,但应尽量避免在妊娠期间使用。
3、减重手术
有些病态肥胖女性(BMI>40 kg/m2),采用改变生活方式和/或药物治疗无效的话,可能会选择减重手术。不同类型的减重手术见表1,最常用的是腹腔镜可调节胃束带和Roux-en-Y手术。肥胖女性在减重手术后妊娠的并发症少于未做手术者,手术后妊娠高血压和子痫前期的发病率均低于未做手术者。
表1. 减肥手术的分类及潜在并发症
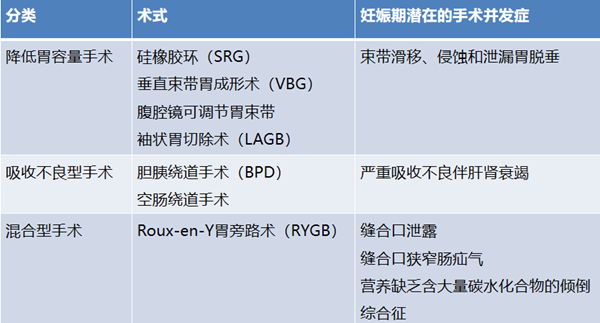
手术者术后1年内可能出现体重迅速下降和严重的营养/电解质缺乏,建议在减重手术12~18个月后再考虑妊娠。孕期和哺乳期的管理包括监测是否营养缺乏,提供矿物质和多种维生素,如铁、钙、叶酸和维生素D等。如果妊娠前已有需求,孕期应继续补充维生素B12。早孕期、中孕期和晚孕期评估血红蛋白及铁的状况,以及维生素B12、钙和叶酸水平。
吸收不良的这类孕妇诊断妊娠期糖尿病可能具有挑战性,因为伴倾倒综合征的孕妇在75 g OGTT试验中常表现出低血糖,从而导致误判。这类孕妇在孕26~28周监测空腹和餐后1小时血糖水平是更合理的选择。没有证据表明减重手术后剖宫产或剖宫产并发症的发生率增加,围产儿的发病率和死亡率也没有增加。
4、炎症性肠病
炎症性肠病(IBD)包括克罗恩病和溃疡性结肠炎(表2),多在妊娠前诊断。其症状包括腹痛、直肠出血和粘液、腹泻、阿弗他溃疡和体重减轻。
表2. 溃疡性结肠炎和克罗恩病

疾病在妊娠期间首次查出,风险最高。炎症性肠病一般不因怀孕而恶化,孕期发作的风险也较低,但一旦发作炎症性肠病,应像非孕者一样治疗。预测妊娠经过顺利且无并发症的关键因素是妊娠前疾病的静止状况和妊娠期间的最佳控制。疾病的活动与小于胎龄儿及早产相关。产科和胃肠病/结直肠联合小组的多学科协助参与孕妇的管理非常重要。
孕前咨询
妊娠前的疾病控制非常重要,在疾病活动期受孕的女性,流产、早产和低出生体重儿的风险均较高。疾病活动期受孕的女性中有2/3在妊娠期间病情复发,合理安全使用药物很重要。一些孕妇担心药物对胎儿的影响,在孕前或孕早期停止用药,病情恶化大多发生在孕早期,通常是自行停药的结果。如果存在营养缺乏,应进行评估和治疗。
妊娠期疾病活动的处理
妊娠期疾病发作的诊断与非妊娠相同。一些实验室检查结果受妊娠影响,如血红蛋白浓度、血沉率和血清白蛋白,因此诊断更多地依赖于临床特征。由于担心流产和宫内生长受限等并发症,一旦诊断疾病复发,应及时予以治疗。胃镜、乙状结肠镜都可在妊娠期间检查。
一旦孕妇出现肠穿孔、肠梗阻、中毒性巨结肠、出血或脓肿等并发症,需要手术治疗。手术中的胎儿风险取决于胎龄,有早产和胎儿丢失的风险。炎症性肠病活动时,血栓栓塞的风险增加。RCOG建议,疾病活动期女性产前和产后6周使用低分子肝素预防血栓栓塞。
分娩
应根据孕妇的具体情况,结合消化科医生、结直肠外科医生、产科医生和孕妇本人的意见决定分娩方式。患有活动性肛周/直肠疾病、直肠阴道瘘以及修复性直肠切除术后带回肠肛门袋的孕妇,由于阴道分娩可能有会阴创伤和括约肌功能受损的风险,建议选择性剖宫产。一旦临产,应避免会阴切开,否则可能会使切口愈合复杂化。由于孕妇有腹部粘连和内脏器官损伤的风险,建议有肠道手术史的女性,由高年资产科医生参与剖宫产手术。
产后
这类患者产后疾病复发的风险增加。建议在胎儿出生后尽早与炎症性肠病小组或消化科医生联系转诊。建议谨慎使用非甾体类抗炎药,因为药物可导致某些患者的炎症性肠病症状恶化;阿片类药物可导致便秘,并使患有严重肛周疾病的女性病情恶化。
参考文献
1. Frise CJ, Collins S, eds. Obstetric medicine (Oxford specialist handbooks in obstetrics and gynaecology). Oxford: Oxford University Press, 2020.
2. Kapoor D, Teahon K, Wallace SVF. Inflammatory bowel disease in pregnancy. Obstetr Gynaecol 2016; 18: 205-12.
3. Khan R, Dawlatly B, Chappatte O. Pregnancy outcome following bariatric surgery. Obstetr Gynaecol 2013; 15: 37-43.
4. Nelson-Piercy Catherine, ed. Handbook of obstetric medicine. 6th edn. CRC Press, 2020.

徐静 主任医师
徐静,江苏省镇江市妇幼保健院产科主任医师;从事妇产科工作多年,其中产科专科临床工作十余年,近5年来一直在产房工作,对妊娠并发症、合并症、危重症的诊治经验丰富并有独特的见解,擅长各种产科手术,熟练掌握产钳术、会阴III度裂伤修补术、产科子宫切除术等;在核心期刊、统计源期刊发表文章多篇,在当地大学兼职留学生的妇产科英文教学。











 2020
2020